 杨冰
杨冰 2024年10月,上海瑞金医院甲乳外科门诊,28岁的李薇颤抖着撕掉诊断书上的“甲状腺癌”标签。三个月前,她因体检发现4mm微小结节被某民营医院建议立即手术。但国际专家组会诊发现,这枚结节符合全新《ATA指南》低风险标准,仅需年度随访。类似案例正引发医学界地震——国家癌症中心数据显示,我国甲状腺癌年龄标化死亡率30年未变,但手术量却激增8倍,数万人可能被过度治疗。
一、数据惊雷:被手术刀割去的健康腺体
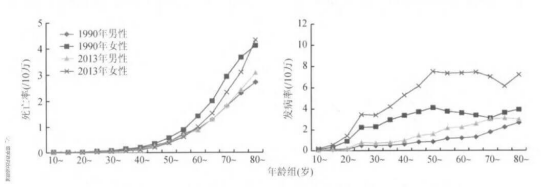
1. 全球过度诊疗图谱
· 国内:年新发甲状腺癌39万例中,过度诊断率高达60%(《柳叶刀》2023)
· 韩国:1993-2011年甲状腺癌发病率暴增15倍,死亡率维持不变
· 美国:2014年起推广主动监测,低危患者手术量下降35%
2. 过度治疗三重代价
· 生理损伤:喉返神经损伤率6.9%、终生服药率100%(全切患者)
· 心理创伤:术后焦虑抑郁发生率超40%(《国内心理卫生杂志》)
· 经济负担:单次手术平均花费3.8万,误工损失超6万
触目惊心的国内数据:
指标 | 数值 | 来源 |
微小癌检出率 | 2010年12% → 2023年68% | 国家癌症中心 |
过度治疗率 | 三级医院17% vs 民营医院53% | 《中华外科杂志》 |
二次手术率 | 不必要全切患者中21%需补救手术 | 北京协和医院研究 |
二、国际指南巨变:这四类结节不用动刀
1. 2024版ATA指南核心更新
· 尺寸红线:≤1cm且无包膜外侵犯的乳头状癌可观察
· 超声特征:纯囊性、海绵状、等/高回声结节排除恶性
· 分子标记:BRAF V600E阴性者侵袭风险降低83%
· 动态监测:两年内体积增幅<50%无需干预
2. 中日韩专家共识对比
标准 | 国内CSCO指南 | 日本JSTS指南 | 韩国KSThR指南 |
观察指征 | ≥5mm需穿刺 | ≤5mm直接观察 | ≤1cm且无高危特征 |
基因检测门槛 | BRAF/RAS突变必检 | 仅用于不确定病例 | 强制检测TERT启动子 |
随访间隔 | 3-6个月 | 6-12个月 | 首次半年后每年1次 |
争议焦点:
· 华东地区三甲医院调查显示,62%医生仍按旧标准处置微小癌
· 过度穿刺导致结节进展假象(细针穿刺刺激风险增加3倍)
三、过度诊疗产业链:从体检到手术的五大黑洞
1. 筛查优先关:超声报告的文字游戏
· 民营体检中心将“低回声”刻意标注为“高风险”比例达37%
· 某连锁机构内部文件曝光:甲状腺结节检出率与超声师奖金挂钩
2. 诊断放大镜:过度依赖穿刺活检
· 北京某三甲医院数据:≤5mm结节穿刺阳性预测值仅18%
· 分子检测灰色地带:BRAF基因检测收费乱象(市场价800-6000元不等)
3. 手术刀狂欢:外科医生的绩效密码
· 三级医院甲状腺手术量占普外科30%,住院周期缩短至3天
· 达芬奇机器人手术滥用:开机费4万 vs 传统手术8000元
4. 终身服药困局:被刻意忽视的甲减危机
· 全切患者TSH抑制治疗导致骨密度下降率29%(10年随访数据)
· 优甲乐年花费超2000元,部分医生推荐高价进口药物
5. 商业保险推手:重疾险理赔诱导手术
· 某保司条款暗藏陷阱:确诊甲状腺癌即赔付,但术后拒保率100%
· 精算数据显示,甲状腺癌理赔占比从2015年8%飙升至2023年37%
四、患者自救指南:避开刀尖的五大黄金法则
1. 超声报告破解术
· 警惕“纵横比>1”、“微钙化”等术语滥用
· 要求提供TI-RADS分级(4类以下通常无需穿刺)
2. 二次阅片机制
· 上海瑞金医院研究显示,专家复核改变治疗决策比例达41%
· 推荐使用数字影像云平台获取三家医院诊断意见
3. 分子检测选择策略
· <1cm结节优选BRAF检测(灵敏度91%)
· >1cm加做TERT+TP53组合(预测远处转移特异性99%)
4. 主动监测执行标准
· 观察期每6个月复查超声+TG(甲状腺球蛋白)
· 使用AI体积测量系统,误差率<3%(传统手工测量误差15%)
5. 手术止损红线
· 单侧腺叶切除优先于全切(甲减风险从100%降至30%)
· 要求术中喉返神经监测(损伤率从8.7%降至0.9%)
五、未来曙光:精准医学终结过度诊疗
1. AI超声诊断系统
· 腾讯觅影准确率98.3%,区分良恶性时间仅0.8秒
· 深度学习分析10万例数据,过度诊断率下降56%
2. 液体活检技术突破
· 检测血液中甲状腺癌ctDNA,灵敏度达0.1mm病灶
· 2024年复旦大学研发纳米探针,可提前3年预警癌变
3. 微创消融新标准
· 射频消融5年复发率2.1%(传统手术1.7%)
· 日间手术占比提升至70%,费用降至1.2万元
六、医患必读:关于甲状腺结节的十大灵魂拷问
Q1:确诊甲状腺癌必须手术吗?
国际指南明确:低危微小癌可终身观察,进展率仅1.6%/年
Q2:穿刺会导致癌细胞扩散吗?
权威研究证实:规范操作转移风险<0.01%
Q3:消融治疗会遗漏转移灶吗?
全新共识:对于严格筛选的T1aN0M0患者,消融与手术预后无差异
Q4:观察期间结节变大会不会耽误治疗?
数据显示:微小癌从1cm长到2cm平均需7.3年
Q5:哪些医院过度治疗问题严重?
卫健委统计:未设置甲状腺MDT团队的机构误诊率高出3倍
结语:放下手术刀的勇气
从“谈癌色变”到“与癌共存”,甲状腺诊疗理念正经历范式革命。正如国内抗癌协会甲状腺专委会主委高明教授所言:“比切除病灶更重要的,是切除我们心中的恐惧。”当精准医学的光芒穿透过度诊疗的迷雾,或许我们终将明白:有时,不治疗才是出色的治疗。





















