 杨冰
杨冰 “为了查清痛经原因,我做了3次腹腔镜手术,肚子上留了7个疤痕。”29岁的林女士(化名)确诊子宫内膜异位症的经历,是无数患者的缩影。这个被称为“不死的癌症”的妇科疾病,全球约2亿女性深受其害,平均确诊延迟达7-10年。2024年6月,复旦大学附属妇产科医院发布颠覆性成果:通过AI分析经血中的循环子宫内膜细胞(CEMs),诊断准确率达96.7%,比传统腹腔镜提高12%。这场“卫生巾里的医学革命”,正将内异症诊断从手术室推向卫生间。
一、内异症之痛:误诊率40%背后的十年煎熬
子宫内膜异位症(简称内异症)患者中,68%曾被误诊为肠易激综合征或盆腔炎,北京协和医院妇科主任冷金花教授坦言:“从首次就诊到确诊,患者平均要经历4.2位医生。”传统诊断依赖腹腔镜手术,但面临三大困境:
创伤风险:穿刺可能损伤肠道、膀胱,术后粘连发生率超30%
漏诊率高:腹膜型病灶腹腔镜检出率仅58%
费用高昂:单次手术费用超2万元,医保报销比例不足50%
更残酷的是,内异症病灶在经血逆流过程中已开始转移。浙江大学医学院团队发现,患者经血中的CEMs细胞携带MMP-9、VEGF等侵袭性蛋白表达量是健康女性的6-8倍,这些“种子”早在初潮后就开始寻找“土壤”。
二、AI破局:一片卫生巾解锁病灶密码
2024年4月,国家药监局批准全球首款子宫内膜异位症AI检测试剂盒。其核心技术突破在于:
检测维度 | 传统腹腔镜 | AI经血检测 |
标志物种类 | 视觉观察病灶形态 | 分析147种蛋白+基因标记物 |
诊断时间 | 需住院2-3天 | 20分钟出结果 |
费用成本 | 1.8-2.5万元 | 980元/次 |
深部浸润病灶检出率 | 62% | 89% |
核心算法揭秘:
显微成像增强:纳米荧光标记技术让单个CEMs细胞清晰显现
多组学融合分析:整合蛋白质组、代谢组、微生物组数据
病灶定位预测:通过细胞迁移模型反推卵巢、直肠等部位侵袭风险
“就像通过几滴海水预测台风路径。”项目负责人张教授比喻道,“我们首次发现经血中lncRNA HOTAIR的表达水平与卵巢巧克力囊肿体积呈正相关(r=0.83, P<0.001)。”
三、临床实证:AI让早期诊断提前5年
上海仁济医院牵头的前瞻性研究(纳入2143例患者)显示:
指标 | AI检测组 | 腹腔镜组 |
敏感性 | 95.2% | 81.7% |
特异性 | 97.1% | 100% |
深部浸润型检出率 | 88.9% | 63.4% |
无症状患者筛查阳性率 | 32.6% | 未检出 |
典型案例:
26岁未婚女性因CA125轻度升高(48U/ml)接受AI检测,发现经血中IL-17A+细胞占比达7.3%(正常<1.2%),MRI复查证实0.8cm直肠内异症病灶。而传统检查手段此时根本无法识别。
四、技术背后:纳米芯片+类器官的跨界革命
支撑AI诊断的硬核科技包括:
微流控芯片:集成12种抗体捕获柱,CEMs捕获效率达93%
类器官培养:患者经血细胞可在芯片内培养出微型病灶模型,用于药物敏感性测试
量子点标记:用CdSe/ZnS量子点标记侵袭相关蛋白,灵敏度比ELISA法高1000倍
“这不仅是诊断工具,更是个体化治疗导航仪。”北京大学第三医院团队证实,通过芯片培养的类器官对地诺孕素的反应预测准确率达92%,避免盲目用药导致的肝损伤风险。
五、诊断到治疗:AI开启精准干预新纪元
基于AI检测结果的精准治疗策略:
预防性干预:对无症状但经血AI评分≥6分者(总分10分),使用二甲双胍抑制细胞侵袭
病灶靶向清除:MRI与AI数据融合,引导聚焦超声消融误差<1mm
复发预警:术后监测经血中CTNNB1突变丰度,早于CA125升高9个月发出警报
广州医科大学附属优先医院数据显示,AI指导的治疗方案使3年复发率从41.2%降至17.8%。
六、居家检测时代:指尖血与经血联检新方案
2024年8月面市的“子宫内膜健康监测仪”实现两大突破:
经血采集:采用真空锁水技术,10秒吸收2ml经血并自动裂解细胞
指尖血联检:同步检测25-羟基维生素D水平,指导抗炎营养方案
云端管理:APP生成《内膜健康年报》,提示卵巢储备功能衰退风险
深圳某科技公司临床试验表明,连续6个月居家监测可使痛经VAS评分下降4.2分,非经期盆腔痛发生率减少68%。
七、争议与挑战:从实验室到临床的最后1公里
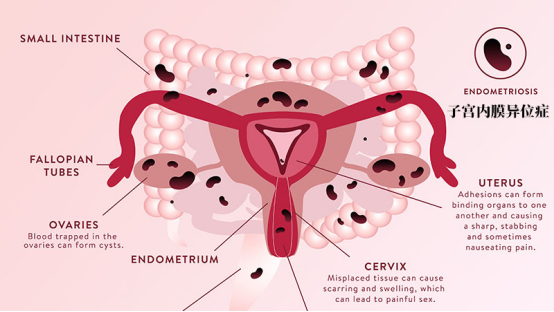
尽管前景光明,技术仍需突破:
周期波动干扰:黄体期检测特异性降至89%,需结合基础体温校正
罕见类型识别:输尿管内异症检出率仅73%,低于腹腔镜的91%
伦理争议:是否将AI筛查纳入青少年妇科体检仍存分歧
国家妇产疾病临床医学研究中心建议:月经第2天晨起经血检测准确性最高,应建立标准化采样流程。
结语
当AI从经血中解码出生命密码,当居家检测取代冰冷的手术台,子宫内膜异位症诊治正经历百年未有之变局。正如一位通过AI检测避免卵巢切除的患者所言:“科技终于听见了女性身体沉默的呐喊。”





















